Применение статинов в кардиологической практике
Для реального снижения частоты основных сердечно-сосудистых заболеваний (ССЗ) и смертности от них нужны эффективные меры по первичной и вторичной профилактике. Как показывает опыт США и стран Западной Европы, наибольший вклад в снижение смертности от ССЗ привносит государственная (национальная — в западном понимании) образовательная программа. Она особенно эффективна при высокой и очень высокой смертности от указанных заболеваний. Благодаря подобной программе США сократили смертность от ССЗ на 50%, а Финляндия — на 61%, снижая смертность ежегодно на 2,5% и 3% соответственно (NIH, NHLBI, Fact Book, 2004).
Вторичная профилактика также снижает смертность в стране, но в меньшей степени, чем первичная, и обходится существенно дороже. Если первичная профилактика преимущественно строится на изменении образа жизни и устранении факторов риска, то вторичная профилактика осуществляется в основном за счет комплексного весьма продолжительного применения лекарственных средств и дорогостоящих оперативных вмешательств.
В таблице 1 представлены наиболее важные средства и методы лечения, влияющие на прогноз у пациентов с ишемической болезнью сердца (ИБС).
Среди представленных методов эффективно снижают смертность от ССЗ у практически здоровых людей с факторами риска (первичная профилактика) статины, антиатеросклеротическая диета, физические тренировки. Эти же средства (антиагреганты, b-блокаторы, ингибиторы ангиотензинпревращающего фермента — АПФ) широко используются и дают достаточно ощутимый эффект и при вторичной профилактике. Антагонисты кальция и нитраты достаточно эффективно устраняют стенокардию и ишемию миокарда, улучшают качество жизни, хотя и не влияют на смертность. Таким образом, получается, что статины, диета и физические тренировки эффективны при применении и у практически здоровых людей, имеющих факторы риска, и у больных с хроническими ССЗ атеросклеротической природы (Д. М. Аронов, 2000).
Поскольку в нашей стране в течение последних 3–4 десятилетий не предпринималось никаких государственных комплексных программ по борьбе с неуклонно и упорно возраставшей смертностью от ССЗ, а врачи и население скептически и с неохотой относятся к немедикаментозным методам по вторичной профилактике (модификация факторов риска, включая прекращение курения, соблюдение диеты, программа физических тренировок, образовательная программа), роль медикаментозных методов вторичной профилактики может стать наиболее значимой.
В этой связи особые надежды возлагаются на статины. Как видно из таблицы 1, среди медикаментозных средств, доказавших свою стратегическую эффективность, они воздействуют благоприятно на все основные причины и механизмы, ведущие к утяжелению заболевания, развитию осложнений и смерти.
Среди приведенных в таблице, патологических состояний, конечно же, важнейшим является атерогенез. По силе воздействия на атерогенез ни одно из перечисленных в таблице терапевтических мероприятий не может сравниться со статинами, за исключением программы физических тренировок.
В двух рандомизированных исследованиях (Гейдельберг, ФРГ) показано, что программа физических тренировок на фоне антиатеросклеротической диеты уже через год достоверно снижает частоту прогрессирования коронарного атеросклероза и вызывает его частичное обратное развитие (Schuler и соавт., 1992; J. Niebauer и соавт., 1995). Эти два исследования включают в себя в общей сложности всего лишь 203 больных ИБС. Подобных работ со статинами выполнено намного больше и число включенных в них больных также несопоставимо больше, чем при исследованиях с физическими тренировками. В пять исследований (монотерапия с применением ловастатина, симвастатина, правастатина и флувастатина) включен 1831 больной. В других четырех исследованиях, где статины сочетались с другими препаратами, включено 726 больных. В этих работах больные наблюдались от 2 до 5 лет. Таким образом, результаты работ по изучению регресса коронарного атеросклероза с помощью повторных ангиографических исследований с применением статинов и физических тренировок не могут считаться сопоставимыми. Коронарографическая оценка эффективности лечения выполнена для схем с применением статинов старой генерации — с ловастатином, симвастатином, правастатином, флувастатином. В последние два года завершены принципиально новые исследования по количественному изучению регресса коронарного атеросклероза. Речь идет о результатах повторного внутрикоронарного ультразвукового исследования (УЗИ) при применении новой генерации статинов — аторвастатина (Nissen и соавт., 2004) и розувастатина (Nissen и соавт., 2006). В обоих исследованиях с помощью более прогрессивного метода исследования объективно изучена внутрисосудистая динамика коронарного атеросклероза и установлено уменьшение размера бляшки, суживающей просвет артерии. Следует обратить внимание на то, что стандарт современного клинического изучения коронарного атеросклероза — контрастная коронарная ангиография — исследует диаметр просвета коронарной артерии в пораженных и непораженных участках, а внутрикоронарное УЗИ — размеры и характер самого атероматоза, что является более прогрессивным по сравнению со стандартной коронарографией методом (P. Schaenhagen и соавт., 2003).
В исследовании REVERSAL, в котором применялось повторное внутрикоронарное УЗИ, наблюдались 502 больных с ИБС. Рандомизированно больные получали максимальную дозу либо правастатина, либо аторвастатина в течение 18 мес. При сравнительно малом снижении уровня холестерина липопротеинов низкой плотности (ЛПНП) (на 25% при правастатине в дозе в 40 мг/день) за 18 мес наблюдения не удалось приостановить прогрессирование коронарного атеросклероза. При более интенсивном снижении холестерина ЛПНП (на 46% при аторвастатине в дозе 80 мг/день) наступило торможение коронарного атеросклероза. В обеих группах произошло снижение С-реактивного белка (СРБ) (на 5,2% — при правастатине; на 36,4% — при аторвастатине; Nissen и соавт., JAMA, 2004).
Представляет особый интерес самое последнее на сегодняшний день исследование ASTEROID, в котором также применялся метод внутрикоронарного УЗИ высокого разрешения (Nissen и соавт., 2006). 507 больных из 53 центров США, Канады, Европы и Австралии исследовались с интервалом в 24 мес, получая в течение этого времени розувастатин в дозе 40 мг/день. Было отмечено снижение уровня холестерина ЛПНП с 130,4 мг/дл до 60,8 мг/дл (снижение на 53,2%, p < 0,001), значительно выросло содержание холестерина липопротеинов высокой плотности (ЛПВП) (на 14,7%, p < 0,001). Объем атероматозных бляшек в среднем уменьшился на 0,79%. В месте наибольшего сужения артерии объем бляшки уменьшился на 6,1 мм3, (p < 0,001), а общий объем бляшек снизился на 6,8% (p < 0,001).
На рис. 1 представлена оригинальная иллюстрация УЗИ конкретного участника исследования. Левая часть рисунка представляет вид артерии изнутри с наличием атероматозной бляшки, площадь которой (на рис. — Atheroma Area) равна 10,16 мм2 до лечения розувастатином, а правая часть — ту же артерию с атероматозной бляшкой через 24 мес. Площадь бляшки уменьшилась до 5,81 мм2 (–43%). Площадь наружной эластичной мембраны сократилась с 16,35 мм2 до 11,77 мм2 (Nissen и соавт., 2006).
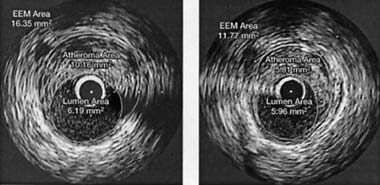
|
| Рисунок 1. Внутрикоронарное УЗИ до и после лечения розувастатином |
Таким образом, новейший статин — розувастатин оказался вполне эффективным антиатеросклеротическим средством. Это особенно важно отметить, поскольку появление розувастатина, как и любого нового препарата, воспринималось с большими надеждами и в то же время с настороженностью.
Антиатерогенное действие статинов, установленное в упоминавшихся выше исследованиях, приводит в конце концов к самому главному эффекту лечения больных атеросклерозом — к достоверному снижению смертности от ИБС и головного мозга. Причем статины эффективны как при первичной профилактике у людей с факторами риска, так и при вторичной профилактике, т. е. у больных с манифестированными заболеваниями атеросклеротического характера (табл. 2).
Как видно из таблицы 2, в первых двух исследованиях по первичной профилактике коронарной болезни сердца с совокупным числом больных более 13 000 человек, имеющих факторы риска, применялись правастатин и ловастатин. В исследовании с правастатином (Западно-шотландское исследование WOSCOPS) общая смертность от всех причин за 5 лет снизилась на 22%, собственно коронарная смертность на — 33%. Примерно такие же результаты получены и в известном американском «техасском» исследовании с ловастатином. За 5 лет фатальный и нефатальный инфаркты миокарда (ИМ) сократились в наблюдаемой популяции на 40%, потребность в реваскуляризации — на 33%, а первый крупный коронарный инцидент наблюдался на 37% реже, чем в группе плацебо.
В последнем крупном исследовании по первичной профилактике ИБС ASCOT-LLA в связи с наличием артериальной гипертонии и гиперлипидемии (при исследовании не натощак!) 10 305 больных были рандомизированы — на прием 10 мг аторвастатина или плацебо сроком на 5 лет, но Наблюдательный совет по безопасности и эффективности исследования в сентябре 2002 г. сообщил, что LLA-ветвь ASCOT показала статистически высокодостоверное снижение первичных конечных точек и инсульта (снижение на 29%, p < 0,0005). Координационный комитет исследования решил приостановить исследование досрочно (через 3,3 года) ввиду явного преимущества у больных группы лечения аторвастатином.
Перейдем к исследованиям по вторичной профилактике.
Число больных, страдающих манифестирующей болезнью сердца, в России исчисляется миллионами и среди них практически не проводится никакой программы вторичной профилактики.
Как видно из таблицы 2, в семи исследованиях по вторичной профилактике, проведенных по правилам медицины, основанной на доказательствах, с общим числом включенных в исследование более 40 000 больных с ИБС, установлено, что при этих исследованиях произошло снижение риска смертности от ИБС в пределах 24–42%, общей смертности от всех причин — на 12–43%. Отмечалось также значительное уменьшение случаев фатального и нефатального ИМ и инсульта, потребности в аортокоронарном шунтировании (АКШ).
Таким образом, установлено, что все статины обладают свойством достоверно и существенно снижать не только риск коронарных осложнений, включая смерть от них, но и общую смертность.
Чем объясняется такой разительный успех применения статинов? Как известно из исследований по первичной и вторичной профилактике, с применением методов, влияющих только на уровень ЛПНП, расхождение кривых выживаемости больных контрольной и основной групп начинает проявляться только через 3,5 года. Это исследования с шунтированием тонкого кишечника (POSCH, 1990) и с холестирамином (Brensike и соавт., 1984). В этих исследованиях оказывалось только гипохолестеринемическое действие. В исследованиях со статинами как при первичной, так и при вторичной профилактике расхождение кривых выживаемости между больными основной и контрольной групп выявлялось уже через 1,5 года. Иначе говоря, статины оказывают гораздо более значительное влияние, чем просто гиполипидемический эффект, направленный на ЛПНП. Эти эффекты, не связанные со снижением уровня липидемии, называются плеотропными, т. е. дополнительными, и, как выясняется, играют существенную роль в формировании ранних и поздних эффектов статинов. Если приведенными выше результатами клинических исследований удалось установить, что статины по сравнению с сугубо гиполипидемическими методами лечения имеют большую и более раннюю эффективность, то с помощью исследований с динамическим коронарографическим контролем удалось установить, что прекращение прогрессирования коронарного атеросклероза, предотвращение новых случаев атероматоза и даже частичный регресс атероматозных бляшек в венечных и других крупных артериях, также происходят на 2 года раньше, чем при применении чисто гиполипидемических воздействий. Плеотропные свойства обусловлены разными, не совсем еще изученными механизмами, но главные из них определенно связаны с улучшением под влиянием статинов функций эндотелия, нарушенных при атеросклерозе.
В таблице 3 в самом кратком изложении представлено все многообразие плеотропных эффектов статинов, выявленных к настоящему времени. Несмотря на то, что эти свойства являются присущими всей группе статинов, имеются некоторые различия в их проявлении со стороны отдельных представителей группы.
Поскольку плеотропные эффекты проявляют свою эффективность в ближайшие дни и недели от начала болезни, они играют очень важную роль в стабилизации так называемых нестабильных атероматозных бляшек. При этом статины:
- уменьшают объем большого липидного ядра, состоящего из полужидких эфиров холестерина за счет их резорбции;
- подавляют воспалительный процесс, обязательно сопутствующий нестабильной атеросклеротической бляшке за счет снижения выделения активированными макрофагами цитокинов, медиаторов воспаления (тканевой фактор некроза), интерлейкина-Iβ и интерлейкина-6;
- предохраняют фиброзную оболочку бляшки от разрушения металлопротеазами, продуцируемыми активированными макрофагами;
- подавляют наклонность к тромбообразованию на локальном и системном уровнях;
- увеличивают сосудорасширяющий резерв артерий. Тем самым статины способствуют стабилизации нестабильной атеросклеротической бляшки в течение ближайших 6–14 нед, предотвращая неблагоприятные (острый ИМ, нестабильная стенокардия, инсульт) и трагические клинические исходы (внезапная смерть) (Ridker и соавт., 2000; Fruchert J.-F., 2002).
В исследовании Horne и соавт. (2000) у больных с острым ИМ, рандомизированно получавших плацебо или симвастатин, установлено, что лечение статинами с первых дней поступления больного в стационар оказывало ранний благоприятный эффект, выражавшийся в быстром расхождении кривых выживаемости уже через 2 мес (рис. 2).
К концу 4-летнего наблюдения разница в выживаемости достигала высоких степеней и особенно отличалась у больных, у которых при остром ИМ уровень СРБ крови был наивысшим (5-я квинтиль распределения). У больных контрольной группы с таким же высоким уровнем СРБ смертность за указанный период наблюдения равнялась 18,5%, в то время как у больных, получавших симвастатин, смертность составляла всего лишь 4,6% (Horne и соавт., 2000). В более грандиозном исследовании, в котором анализировалось более 20 000 больных острым ИМ (ОИМ), по данным 58 клинических центров Швеции было установлено, что смертность за 1 год у лечившихся статинами сократилась в 2 с лишним раза (4%) по сравнению с больными группы плацебо (9,3%). При стандартизации по полу, возрасту, первичным клиническим данным выявленная закономерность сохранялась.
Но наиболее убедительны данные, полученные в исследовании MIRACL при применении аторвастатина более чем у 3,5 тыс. больных с нестабильной стенокардией. За короткий период наблюдения (16 нед) в группах плацебо и аторвастатина было установлено, что риск смерти в группе применения аторвастатина сократился на 16% и составлял 14,8% против 17,4% в группе плацебо. Наибольший эффект был получен в предотвращении за этот короткий срок новых случаев нестабильной стенокардии, снижение риска равнялось 40%. Эти данные свидетельствуют о том, что больные с острым коронарным синдромом, включая больных с ИМ, стабильной стенокардией, перенесших хирургическое инвазивное или неинвазивное лечение на коронарных артериях, требуют назначения им статинов с первых дней поступления в стационар независимо от уровня холестеринемии. Напоминаем, что значительная часть так называемых «коронарных смертей» приходится на случаи, связанные с нестабильностью кровотока в коронарных или мозговых артериях. Стабилизация и предотвращение нестабильности атеросклеротических бляшек этих артериальных регионов может предотвратить до 30% смертей и случаев нефатального инфаркта и инсульта у больных, страдающих от мозгового и коронарного атеросклероза.
Профилактика смертности и серьезных нефатальных клинических исходов доказана с помощью:
- немедикаментозных методов (средиземноморская диета, антиатеросклеротическая диета, длительные физические тренировки);
- хирургических методов (операция шунтирования тонкого кишечника);
- лекарственных средств (дезагрегантов, β-блокаторов, ингибиторов АПФ), а также (гиполипидемических средств — секвестрантов желчных кислот или анионообменных смол, никотиновой кислоты, всех статинов, некоторых фибратов).
В нашу задачу не входит оценка сравнительной эффективности перечисленных методов и лекарственных средств. Поэтому сразу скажем, что наиболее эффективным среди всех этих методов и средств оказались статины. Их преимущества выразились:
- в более высоком проценте снижения риска кардиальной смертности и вероятности развития сердечно-сосудистых заболеваний;
- в одновременном снижении общей смертности;
- в наиболее раннем наступлении указанных в предыдущих двух пунктах клинических эффектов;
- в наибольшем удобстве для больных осуществления мероприятий по профилактике (одно- или двукратный прием таблеток);
- в наибольшей безопасности и наилучшей переносимости лечения.
Практически все статины прошли серьезную проверку по самым строгим критериям доказательной медицины. Только их с полным основанием можно назвать антисклеротическими средствами в соответствии с современными критериями признания лекарственных средств антиатеросклеротическими.
И наконец, надо отметить существенный факт. Совсем недавно, 18 июня 2006 г., на XIV Международном симпозиуме по атеросклерозу Объединенное международное общество по атеросклерозу и Национальная ассоциация липидологов заявили об одинаково хорошей переносимости всех применяемых в настоящее время статинов, их безопасности по воздействию на печень, нервную систему, почки и мышечную систему (NLA TASK FORCE ON STATIN SAFETY, 2006).
Д. М. Аронов, доктор медицинских наук, профессор
ГНИЦ профилактической медицины, Москва
Врезки:
