Когнитивные расстройства в общей медицине

Когнитивные расстройства в общей медицине относятся к достаточно распространенным психопатологическим состояниям и чаще всего являются первым проявлением сосудистой деменции (дисциркуляторной энцефалопатии — ДЭ). Так, по результатам обследования пациентов крупной многопрофильной больницы и территориальной поликлиники, заболеваемость сосудистой деменцией достигает 22%. Средний возраст пациентов составил 53,0 ± 19,2 года [3]: из них 37% страдают артериальной гипертензией, 30% — ишемической болезнью сердца (ИБС), 5% — острым инфарктом миокарда, 3% — хронической недостаточностью кровообращения; у 5% обследованных диагностировано острое нарушение мозгового кровообращения, у 5% оно было в анамнезе. Установлено, что случаи сосудистой деменции наблюдаются не только в неврологическом отделении (33% от числа обследованных), но и в отделениях кардиологии (10%), а также в общей терапии (8%).
Данные эпидемиологического исследования КОМПАС свидетельствуют о том, что сосудистая деменция не только влияет на частоту обращений больных за медицинской помощью, но, что особенно важно, способствует их инвалидизации [8]. Установлено следующее: когнитивные расстройства в пределах ДЭ, по данным нелинейного регрессионного анализа, существенно влияют как на вероятность обращения больных за помощью в амбулаторные и стационарные учреждения, так и на развитие их инвалидизации.
По данным исследования КОМПАС, больные с ДЭ обращаются за амбулаторной помощью в 2,4 раза чаще, чем пациенты без ДЭ (5,1 против 2,7 за год).
Отмечены более частая госпитализация больных ДЭ (0,61 против 0,34), большая продолжительность их пребывания в стационаре — на 3,6 дня [7].
Таким образом, все аспекты ДЭ, в том числе экономические, свидетельствуют о значимости проблемы сосудистой деменции. Наряду со стойкими когнитивными расстройствами, характеризующимися ослаблением памяти на прошлые и текущие события и снижением уровня суждений, для большинства больных сосудистой деменцией типичны астения, замедленность психических процессов [5, 10]. Характерны атаксические расстройства, которые могут носить сенситивный, мозжечковый и вестибулярный характер; нередко наблюдаются дисфункция лобных долей и нарушение связей передних отделов головного мозга с нижележащими структурами (так называемая апраксия ходьбы). Нарушения равновесия и ходьбы лобного генеза проявляются замедлением походки, укорочением и неравномерностью шага, затруднением в начале движений, неустойчивостью при поворотах, потребностью в увеличении площади опоры. В этих условиях нередки падения, которые могут приводить как к летальному исходу, так и к серьезным повреждениям (переломы костей таза, шейки бедра, тел позвонков, черепа). Даже при отсутствии серьезных повреждений могут возникнуть постоянное ощущение опасности, тревоги, страх повторного падения, обусловливающие ограничение двигательного режима и самообслуживания (боязнь выйти за пределы комнаты, дома).
Еще одним неблагоприятным проявлением когнитивных расстройств является их влияние на приверженность лечению сопутствующих соматических заболеваний, и в частности хронической сердечной недостаточности (ХСН). В клинике кардиологии ММА им. И. М. Сеченова было проведено обследование 124 больных (102 мужчины, 22 женщины, средний возраст — 62,24 ± 8,5 года) с постинфарктным кардиосклерозом.
Все пациенты, включенные в исследование, были разделены на две группы — основную и контрольную, в зависимости от фракции выброса левого желудочка (ЛЖ). В основную вошли 90 больных ХСН с фракцией выброса ЛЖ менее 45%. Контрольную группу составили 34 пациента без признаков ХСН с фракцией выброса ЛЖ более 50%. Состав групп не отличался по возрасту, полу и продолжительности заболевания.
С каждым пациентом проводилось полуструктурированное интервью, в ходе которого установлена низкая приверженность лечению (НПЛ). Ее критериями считались имевшие место в течение последних 3 мес перед госпитализацией или актуальные нарушения режима медикаментозной терапии (прием менее чем 75% от рекомендованной суточной дозы одного или нескольких кардиотропных препаратов, периодическое самостоятельное полное или частичное прекращение лечения) и/или несоблюдение рекомендаций по изменению образа жизни (отказ от предписанной диеты, чрезмерная физическая активность, продолжение приема алкоголя).
Все больные обследованы по общепринятой схеме (сбор анамнеза, физикальное, инструментальное обследования). Кроме того, учитывали коморбидные психические расстройства, которые выявлялись сотрудниками отделения по изучению пограничной психической патологии и психосоматических расстройств НЦПЗ РАМН. Диагнозы ставились в соответствии с критериями МКБ-10 [6]. При этом учитывали, что для установления диагноза сосудистой деменции наряду с клиническими данными (наличие стойкого мнестико-интеллектуального снижения, указание на перенесенные больным острые или преходящие нарушения мозгового кровообращения, неврологические расстройства — гемипарез, слабость нижней ветви лицевого нерва, гемианопсия, симптом Бабинского, дизартрия, спонтанные падения, псевдобульбарный синдром с эмоциональным недержанием, насильственным плачем и смехом и т. д.) необходимы результаты методов нейровизуализации, указывающие на наличие единичных или множественных, крупных или средней величины инфарктов, локализующихся в коре больших полушарий или подкорковой области, либо множественных лакунарных инфарктов в подкорковой области или белом веществе лобных отделов, либо достаточно распространенного (не менее 1/4 площади) снижения плотности подкоркового белого вещества (лейкоараиозиса).
В основной группе выявлено 59 пациентов с НПЛ (65,6%). Среди больных без ХСН НПЛ отмечена в 14 случаях (41,2%) (р = 0,02). В результате психиатрического обследования установлено, что в изученной популяции наиболее распространены депрессивные состояния, сосудистая деменция и синдром алкогольной зависимости. При этом депрессия в основной и контрольной группах отмечалась с одинаковой частотой (соответственно у 12 (13,3%) и 8 (23,5%) пациентов; р = 0,18). В то же время больные основной и контрольной групп достоверно различались по частоте сосудистой деменции (соответственно 16 (17,7%) и 1 (2,9%), р = 0,04). Причем возникновение сосудистой деменции у 5 больных ХСН отмечалось непосредственно после инсультов («постинсультная деменция», или инсультный тип течения). У 11 пациентов с ХСН это психическое расстройство нарастало волнообразно при отсутствии явных клинических признаков инсульта (безынсультный тип течения).
В плане рассматриваемой в настоящей статье проблемы важно, что сосудистая деменция у больных ХСН протекала преимущественно по типу амнестического (8 наблюдений) и псевдопаралитического (6 наблюдений) слабоумия. В первом случае отмечено выраженное ослабление памяти на текущие события. В то же время воспоминания о прошлых событиях ослаблены не столь заметно. Клинически это проявлялось выраженной «забывчивостью» пациентов, которые никак не могли запомнить расписание обследований, приема препаратов и т. д. При втором типе сосудистой деменции на фоне монотонно-благодушного настроения когнитивные расстройства проявлялись относительно нерезкими мнестическими нарушениями, сопряженными, однако, с заметным снижением критических возможностей. Так, наблюдалась тенденция к минимизации тяжести проявлений ХСН: пациенты отрицали не наличие ХСН как такового, а лишь те его аспекты, которые имеют угрожающий смысл, например исключается возможность летального исхода, необратимых изменений в организме и т. д.
Результаты проведенного исследования не только выявляют взаимосвязь между НПЛ и сосудистой деменцией, но и позволяют вскрыть некоторые причины частых обращений больных с этим психическим расстройством за помощью. Очевидно, что НПЛ способствует прогрессированию соматического заболевания, его декомпенсации, что вынуждает пациента обратиться за медицинской помощью.
Представленные данные свидетельствуют о том, что лечение сосудистой деменции — одна из наиболее значимых социально-экономических и медицинских проблем. Одна из перспектив ее разрешения связана с использованием мемантина (1-амино-3,5-диметиладамантан), антагониста NMDA-рецепторов, одного из подтипов глутаматергических рецепторов [2, 10]. Известно, что глутамат является не только нейротрансмиттером, но и нейротоксином. При сосудистой деменции происходит не только нарушение глутаматергической нейротрансмиссии, но и гибель нейрона, вызванная избыточным выбросом глутамата. Действие мемантина связано с улучшением межнейрональной передачи информации и предохранением нейрона от повреждения в условиях избыточного выброса глутамата. Соответственно, у больных сосудистой деменцией отмечается замедление прогрессирования патологического процесса.
В условиях клиники кардиологии ММА им. И. М. Сеченова проведено открытое исследование эффективности и переносимости препарата мемантина при сосудистой деменции у больных ХСН. Целями исследования являлись возможное использование препарата у рассматриваемого контингента больных, а также оценка влияния такой терапии на когнитивные и мнестические функции. Наряду с критериями диагноза сосудистой деменции для включения в исследование требовалось, чтобы пациенты набрали по шкале Хачинского (V. Hachinski, 1978) 7 баллов и выше, а тяжесть когнитивного дефицита находилась в пределах 10–24 баллов по шкале Mini-Mental State Examination (MMSE) (M. Folstein et al., 1975), что соответствует начальной (мягкой) и умеренной тяжести деменции, также требовалось информированное согласие пациентов. Не включались в исследование больные с иными сопутствующими психическими расстройствами (психозами, депрессиями, зависимостью от психоактивных веществ), тяжелыми нарушениями речи, зрения, слуха; аллергическими реакциями на мемантин в анамнезе; инкурабельными коморбидными ХСН-соматическими заболеваниями (тяжелая печеночная и/или почечная недостаточность, злокачественные новообразования).
Перед началом лечения и по истечении 12 нед состояние оценивалось по шкале MMSE (динамика суммы баллов). На момент окончания исследования оценивали также степень улучшения состояния по шкале общего клинического впечатления (CGI). Регистрировались как известные побочные эффекты мемантина (головокружение, чувство усталости, беспокойство, повышенная возбудимость, тошнота), так и любые отклонения от ожидаемых результатов кардиотропной терапии, документируемые по результатам клинического обследования — артериальное давление (АД), частота сердечных сокращений, ортостатическая проба, суточное мониторирование АД, электрокардиограммы по Холтеру. Не менее чем за 3 дня до начала лечения отменялись ноотропы, нимодипин, препараты нейротрофического и пептидергического действия.
В исследование было включено 20 пациентов (9 мужчин, 11 женщин в возрасте от 56 до 68 лет). Акатинол Мемантин впервые назначался в стационаре. В течение 1 нед больные получали по 5 мг препарата (1/2 таблетки) 1 раз в сутки утром, в течение следующих 7 дней — по 10 мг утром. В дальнейшем еженедельное наблюдение за больными осуществлялось амбулаторно. На протяжении всего периода наблюдения (10 нед) больные получали по 10 мг мемантина 2 раза в день (в 8 и 16 ч).
Лечение было прервано в первую неделю у 2 из 20 больных из-за жалоб на умеренно выраженную утомляемость, сопровождающуюся сонливостью. Аналогичные жалобы отмечены еще у 2 пациентов, которые, однако, продолжили терапию. В остальном лечение мемантином переносилось хорошо. Не выявлено также каких-либо отклонений от ожидаемых результатов терапии ХСН: не отмечено ослабления эффектов антиангинальных средств (изосорбида динитрат и мононитрат). Не выявлено неблагоприятных побочных явлений при одновременном приеме сердечных гликозидов (дигоксин), мочегонных средств (фуросемид, гидрохлоротиазид, спиронолактон), блокаторов кальциевых каналов (нифедипин, верапамил), ингибиторов ангиотензинпревращающего фермента (каптоприл и эналаприл), b-адреноблокаторов (пропранолол, атенолол).
На момент окончания терапии отмечалась выраженная положительная динамика суммы баллов по шкале MMSE. Даже несмотря на то что при статистическом анализе (парный критерий Вилкоксона) начальные результаты больных, вышедших из исследования, учитывались как окончательные, отмечено достоверное снижение рассматриваемого показателя (p < 0,05) (рис.).
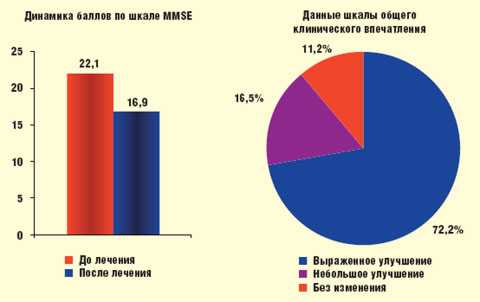
|
| Рисунок. Результаты терапии мемантином |
Причем у большинства больных зафиксировано выраженное улучшение состояния. Это документировалось заметным улучшением ориентировки во времени, пространстве, памяти на недавние события. Больные отмечали положительные изменения со стороны процессов внимания (в том числе и при выполнении медицинских рекомендаций), двигательных функций и т. д.
Таким образом, представленные данные свидетельствуют о том, что когнитивные расстройства являются одним из распространенных психических расстройств. Эти расстройства (возможно, за счет низкой приверженности больных данной группы терапии) способствуют существенному увеличению нагрузки на лечебные учреждения и сопряжены со значительными экономическими затратами. Возможности решения рассматриваемой проблемы связаны с организацией психофармакотерапии. Одним из препаратов выбора для лечения когнитивных расстройств у больных сосудистой деменцией может быть Акатинол Мемантин.
Литература
- Воробьев П. А., Авксентьева М. В., Юрьев А. С., Сура М. В. Клинико-экономический анализ (оценка, выбор медицинских технологий и управление качеством медицинской помощи). М.: Ньюдиамед, 2004. 404 с.
- Гаврилова С. И., Жариков Г. А., Калын Я. Б. и др. Акатинол мемантин: новый подход в лечении болезни Альцгеймера // Психиатрия и психофармакотерапия. 2002. № 4(3).
- Дробижев М. Ю. Распространенность психических расстройств в общемедицинской сети и потребность в психофармакотерапии // Психиатрия и психофармакотерапия. 2002. №5. С. 175-180.
- Кравченко Н. А., Баженова А. И. Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в 2004 году: комментарий к экономическому обоснованию // Здравоохранение. 2003. №8: 22.
- Медведев А. В. Сосудистая деменция // Русский медицинский журнал. 1998. №1 (4): http://www.rmj.ru/sovpsih/t1/n4/4.htm.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем. 10-й пересмотр. ВОЗ. Женева, 1995.
- Методические рекомендации по порядку формирования и экономического обоснования территориальных программ государственных гарантий обеспечения граждан Российской Федерации бесплатной медицинской помощью. М.: ФФОМС, 1998. С. 32.
- Оганов Р. Г., Ольбинская Л. И., Смулевич А. Б. и др. Депрессии и расстройства депрессивного спектра в общемедицинской практике. Предварительные результаты программы "КОМПАС" // Кардиология. 2004. №1. С. 48-55.
- Сыркин А. Л., Полтавская М. Г., Дзантиева А. И. и др. К проблеме реабилитации больных сердечной недостаточностью (аспекты низкой приверженности лечению) // Сердце. 2003. №2(2). С. 15-18.
- Яхно Н. Н., Дамулин И. В. Дисциркуляторная энцефалопатия и сосудистая деменция у пожилых // Русский медицинский журнал. 1997. №5(20). http://www.rmj.ru/main.htm/rmj/t5/n20/5.htm.
М. Ю. Дробижев, доктор медицинских наук
Е. А. Макух
А. И. Дзантиева
ММА им. И. М. Сеченова, Москва
