Современные принципы ведения больных
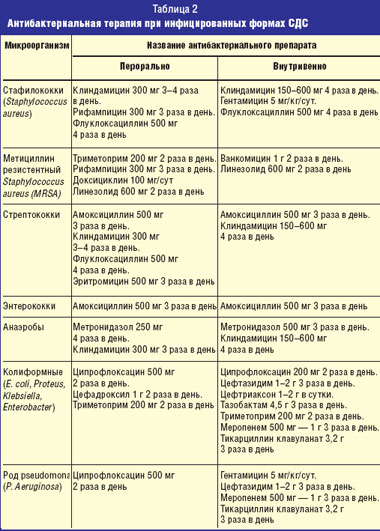
Признаки раневой инфекции при острых и хронических ранах сильно разнятся. В первом случае это гиперемия, отек, боль, местная гипертермия и гнойный экссудат. При хронических ранах признаками инфицирования или ухудшения течения раневого процесса являются: появление болезненности в области раны и окружающих тканей, кровоточивость грануляционной ткани, неприятный запах и увеличение размеров раны. К ним присоединяются: обильная экссудация, замедленное заживление, атипичный цвет грануляционной ткани и образование полостей на дне раны. Выбор оптимального препарата или комбинации лекарственных средств основывается на данных о возбудителях раневой инфекции и их предполагаемой чувствительности к антибиотикам, а также особенностях фармакокинетики препаратов и локализации инфекционного процесса. Оптимальным является подбор антибиотикотерапии по результатам бактериологического исследования раневого отделяемого. Учитывая большую распространенность микроорганизмов, резистентных даже к современным антибиотикам, вероятность успеха при назначении препарата «вслепую» обычно не превышает 50–60%.

Режимы и длительность антибиотикотерапии
При тяжелых формах раневой инфекции, угрожающих жизни или конечности, таких как флегмона, глубокие абсцессы, влажная гангрена, сепсис, антибиотикотерапия должна проводиться только парентерально, в условиях стационара, в сочетании с полноценным хирургическим дренированием гнойных очагов, детоксикацией и коррекцией углеводного обмена. При менее тяжелых состояниях — наличии только локальных признаков раневой инфекции и неглубоких гнойных очагах антибиотикотерапия может быть назначена перорально и проводиться в амбулаторных условиях. При нарушенном всасывании препаратов в желудочно-кишечный тракт (ЖКТ), что может быть проявлением автономной нейропатии, необходимо переходить на парентеральный путь введения препарата. Достаточно часто у больных с СДС имеет место сопутствующее поражение выделительной функции почек, вызванное диабетической нефропатией. Применение лекарственных препаратов в обычных среднетерапевтических дозах по ряду причин может ухудшить общее состояние больного, негативно влиять на эффективность лечения и отрицательно сказываться на состоянии почек. Во-первых, снижение выделительной функции почек повышает вероятность токсического воздействия препарата и его метаболитов на организм. Во-вторых, у пациентов с нарушенной функцией почек отмечается снижение толерантности к побочным эффектам препаратов. В-третьих, некоторые антибактериальные препараты не проявляют в полной мере своих свойств при нарушенной выделительной функции почек. С учетом вышесказанного следует вносить коррективы в дозу вводимого лекарства и выбор антибактериального препарата.
Хронизация процесса заживления при СД. Влияние заболевания на процесс репарации тканей при СД носит многоплановый характер. У больных диабетом в хронизации раневого процесса задействованы локальные и системные процессы, замедляющие заживление. К локальным факторам можно отнести нарушение цитокинового фона и избыточную активность протеаз в ране [6, 7]. К системным факторам относят снижение функции лейкоцитов и нарушение периферического кровообращения [8]. Наконец, наиболее важным компонентом, существенно превосходящим вышеперечисленные по своему негативному влиянию на хронизацию раневого процесса, является механическая нагрузка. Анализ данных по частоте язвенных дефектов у больных СД свидетельствует о том, что чаще всего язвенные дефекты локализованы на стопе. Более 90% язв находятся на подошвенной поверхности стопы или боковых поверхностях пальцев стопы, испытывающих большую механическую нагрузку при ходьбе и стоянии. Здоровый человек в случае травматического повреждения стопы прихрамывает, чтобы избежать боли, стараясь не наступать на рану. Больные СД, вследствие снижения болевой чувствительности продолжают полноценно ходить, ступая на раневой дефект. Достаточно один раз пройти 100 м, чтобы замедлить процесс заживления на 2 недели. Становится понятным, почему во многих случаях язвенные дефекты существуют в течение нескольких месяцев и даже лет, и вполне обоснованным явилось бы предоставление полной разгрузки пораженному участку стопы, которое позволило бы достичь быстрого заживления язвенного дефекта стопы. Первое контролируемое исследование, показавшее важную роль разгрузки конечности при лечении язвенных дефектов стоп, было проведено Mueller et al. в 1989 г. Было показано, что больные, которым осуществлялась разгрузка конечности с помощью TCC, имели большую вероятность и скорость заживления по сравнению с пациентами, использовшими модифицированную обувь [9].
Среди локальных факторов, замедляющих заживление, можно выделить нарушение регуляции трансформирующего фактора роста (TGF-b1), повышение концентрации матриксных металлопротеаз (MMT) и снижение активности ингибиторов протеиназ (TIMP) [7, 10]. Ряд исследований показал снижение продукции факторов роста в ране, имеющих большое значение для нормального течения фазы пролиферации, в частности инсулиноподобного фактора роста (IGF-1) в кератоцитах, а также повышение активности оксида азота [6, 11].
Исследованиями последних лет показано, что у больных с СДС чаще развивается депрессия и тревожные расстройства [12, 13]. Неблагоприятное психоэмоциональное состояние лежит в основе низкого уровня комплаентности больных в отношении соблюдения правил ухода за ногами, выполнения рекомендаций по разгрузке конечности, регулярному контролю заболевания. Это имеет непосредственное влияние на эффективность проводимого лечения и может в значительной степени определять замедление заживления раневых дефектов стоп.
Профилактика поражений стоп у больных СД
У большинства больных с трофическими язвами развитие этого осложнения можно было предотвратить. Известно, что образование нейропатической язвы происходит только после механического или иного повреждения кожи стопы. При нейро-ишемической или ишемической форме СДС повреждение также часто становится фактором, провоцирующим развитие некроза кожи. Тремя условиями профилактики поражений стоп при СД являются: поддержание надлежащего контроля заболевания; регулярный осмотр стоп (врачом — при каждом визите пациента, больным — ежедневно); знание, умение и соблюдение больными элементарных правил ухода за ногами. Необходимые знания пациенты могут получить в ходе циклов обучения, а также при посещении кабинета диабетической стопы. Однако контроль за практическим использованием больными полученных знаний проводится редко (в частности, когда речь идет о соответствии обуви пациента имеющимся изменениям).
